| SEOM INSISTE EN LA IMPORTANCIA DE LA PREVENCIÓN | ||
|
La incidencia del melanoma aumenta rápidamente en los últimos años
|
||
| Los avances terapéuticos incrementan hasta un 92% la supervivencia a cinco años en fases localizadas | ||
|
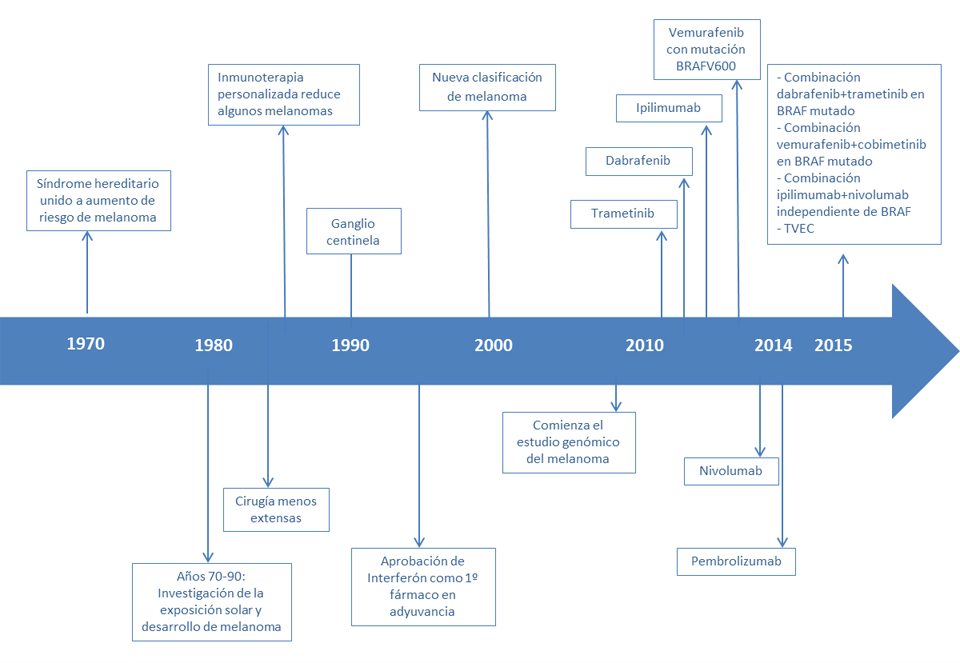
Redacción. Madrid Con motivo del Día Mundial del Melanoma, que se celebra el 23 de mayo, la Sociedad Española de Oncología Médica (SEOM) recuerda que es uno de los tumores malignos cuya incidencia ha aumentado más rápidamente en los últimos años. Además, es una de las principales causas de años perdidos de vida por causa oncológica. La incidencia se situó en 5.004 casos. La prevalencia a cinco años se sitúa en 19.792 casos. Y la mortalidad es 967 casos en 2012. La supervivencia a cinco años en la década de los 70 se situaba, según los datos de la American Society of Medical Oncology (ASCO), en torno al 82 por ciento, mientras que hoy supera el 92 por ciento. Es decir, una ganancia de supervivencia del 10 por ciento en 40 años. Este incremento se debe a múltiples factores. En el caso de la enfermedad localizada, las razones son la concienciación de la población del riesgo de la exposición solar y el empleo de factores protectores solares; las campañas de divulgación informando de que las lesiones cutáneas sospechosas requieren valoración por un dermatólogo; los avances en técnicas diagnósticas y quirúrgicas; y el abordaje multidisciplinar. Por lo tanto, en la actualidad, es fundamental la detección precoz, ya que es la única posibilidad real de curación de esta enfermedad. Respecto a la enfermedad avanzada, el aumento de la supervivencia se debe al conocimiento molecular de alteraciones genéticas que conducen a cambios en las vías de señalización intracelulares; al desarrollo de fármacos anti-diana; y a la potenciación de la inmunoterapia como una estrategia terapéutica.
Los nuevos tratamientos oncológicos han hecho posible el aumento de la supervivencia de esta patología. El vemurafenib es un inhibidor selectivo de la quinasa BRAF, en presentación oral, aprobado por la Administración de Medicamentos y Alimentos de Estados Unidos (FDA) en 2011 y por la Agencia Europea del Medicamento (EMA) para pacientes con melanoma irresecable o metastásico, positivos para la mutación V600E en BRAF. El dabrafenib es otro inhibidor selectivo de BRAF, en presentación oral, aprobado por la FDA en 2013 y por la EMA para pacientes con melanoma irresecable o metastásico positivos para la mutación V600E en BRAF. Estos dos fármacos no se recomiendan para el tratamiento de los melanomas BRAF wilt type. Tanto de vemurafenib como de dabrafenib sabemos hoy que, cuando se combinan con inhibidores de MEK (cobimetinib con vemurafenib, y trametinib con dabrafenib respectivamente), logran obtener una mayor supervivencia en pacientes con melanoma BRAF mutado que cuando se usan de forma individual. Ambas combinaciones están aprobadas por la FDA y por la EMA, y forman parte de la terapia de elección en primera línea en melanoma metastásico BRAF mutado. El ipilimumab fue la primera inmunoterapia en demostrar beneficio clínico al prolongar la supervivencia global en varios ensayos aleatorizados, logrando la aprobación por parte de la FDA en el año 2011. Dos ensayos aleatorizados, prospectivos e internacionales, ambos con pacientes tratados previamente y con pacientes que no habían recibido tratamiento, respaldaron la administración de ipilimumab. En los últimos años hemos asistido a un mejor conocimiento de otras vías moleculares que regulan la activación de la célula T. Se trata de los receptores PD-1 y sus proteínas activadoras (también llamadas ligandos). De este desarrollo ya sabemos que existen dos anticuerpos frente a PD-1, que producen una activación linfocitaria capaz de luchar de forma eficaz contra el melanoma: pembrolizumab y nivolumab. Ambos fármacos, de administración intravenosa, han demostrado ser eficaces en pacientes que no han respondido a ipilimumab (y en el caso de melanoma con mutación en BRAF, tras recibir también un inhibidor de BRAF).No obstante, recientemente, han demostrado ser también superiores a ipilimumab en pacientes que no han recibido tratamiento previo alguno, independientemente del estado de la mutación en BRAF. Por tanto, en pacientes candidatos a inmunoterapia, hoy en día son la terapia de elección en primera línea de tratamiento en melanoma BRAF nativo y forman parte de la terapia de elección en primera línea en melanoma metastásico BRAF mutado.
Recientemente, la FDA y la Agencia Europea del Medicamento han aprobado la combinación de ipilimumab y nivolumab en el tratamiento del melanoma metastásico en primera línea, independientemente del estado de mutación de BRAF, debido a que esta combinación es superior en supervivencia libre de progresión (es decir, mantiene bajo control de forma más prolongada la enfermedad) y tasa de respuestas a ambos fármacos por separado. Este beneficio en la supervivencia libre de progresión, a la espera de resultados más a largo plazo para la supervivencia global, se ve principalmente en pacientes que expresan por debajo del cinco por ciento en su melanoma la proteína PD-L1, lo cual sucede casi en dos tercios de los pacientes. No obstante, este beneficio viene acompañado de una mayor toxicidad, que si bien es manejable, es importante que sea administrado por centros y profesionales con experiencia en el manejo de efectos adversos inmunes. Por último, tanto la FDA como la agencia Europea (EMA) han dado el visto bueno al uso de T-VEC, un virus oncolítico que se administra directamente en el tumor, y que ha demostrado que puede hacer desaparecer las lesiones del melanoma en aquellos casos que, a pesar de estar localizado en la piel o ganglios, no pueda ser tratado con cirugía, además de tener efecto a distancia, mediante la activación del sistema inmune, en zonas donde no se ha producido la inyección. Si bien este tratamiento puede tener cabida para pacientes muy seleccionados, su potencial en la combinación con los otros tratamientos arriba indicados, está siendo estudiado en múltiples ensayos clínicos. Todos estos fármacos han podido ver la luz gracias a la realización de ensayos clínicos en múltiples centros del mundo, y a la generosa participación de los pacientes en ellos. En estos avances, ha habido una participación muy significativa de centros españoles. Desde SEOM recuerdan que la mejor opción, en la medida de lo posible, es la participación en ensayos clínicos que sigan intentando mejorar la seguridad y eficacia de estos tratamientos. Pero, por encima de todo, recalcan que es necesario que aquellos progresos que muestren beneficios significativos se incorporen de manera equitativa para todos los pacientes, y que el acceso al mejor tratamiento para su enfermedad sea universal. |